Simulateur de Score 4Ts (Évaluation TIH)
Imaginez prendre un médicament pour empêcher la formation de caillots sanguins, et que ce même traitement déclenche soudainement une réaction immunitaire créant des caillots encore plus dangereux. C'est tout le paradoxe de la thrombopénie induite par l'héparine (TIH). Bien que rare, cette complication transforme un allié thérapeutique en menace sérieuse pour le patient. Si vous ou un proche suivez un traitement anticoagulant, comprendre les signes d'alerte peut littéralement sauver une vie.
L'essentiel à retenir sur la TIH
- C'est une réaction immunitaire où le corps attaque ses propres plaquettes après l'administration d'héparine.
- Elle provoque paradoxalement une baisse des plaquettes et une augmentation du risque de thrombose (caillots).
- Le risque est plus élevé avec l'héparine non fractionnée qu'avec les héparines de bas poids moléculaire.
- L'arrêt immédiat de tout produit à base d'héparine est la priorité absolue dès le premier soupçon.
Qu'est-ce que la TIH exactement ?
La TIH est une réaction adverse à médiation immunitaire qui survient chez certains patients traités par héparine. Le mécanisme est complexe : le corps produit des anticorps IgG dirigés contre des complexes formés par l'héparine et le facteur plaquettaire 4 (PF4). Ces complexes activent les plaquettes, les consomment (ce qui fait chuter le nombre de plaquettes dans le sang) et libèrent des microparticules procoagulantes qui activent la thrombine.
On distingue deux types de réactions. Le Type I est bénin, non immunologique, et disparaît tout seul rapidement. Le Type II, en revanche, est la forme grave. Elle apparaît généralement entre le 5e et le 14e jour après le début du traitement. Cependant, si vous avez déjà été exposé à l'héparine dans les 100 derniers jours, la réaction peut être foudroyante et apparaître en seulement 24 à 72 heures car vos anticorps sont déjà présents.
Reconnaître les symptômes : quand s'inquiéter ?
Le danger de la TIH réside dans sa présentation trompeuse. On s'attendrait à des saignements à cause de la baisse des plaquettes, mais on observe souvent l'inverse : des thromboses. Environ 50 % des patients atteints de TIH développent ce qu'on appelle une HITT (Thrombopénie Induite par l'Héparine avec Thrombose).
Les signes physiques sont concrets et doivent être signalés immédiatement :
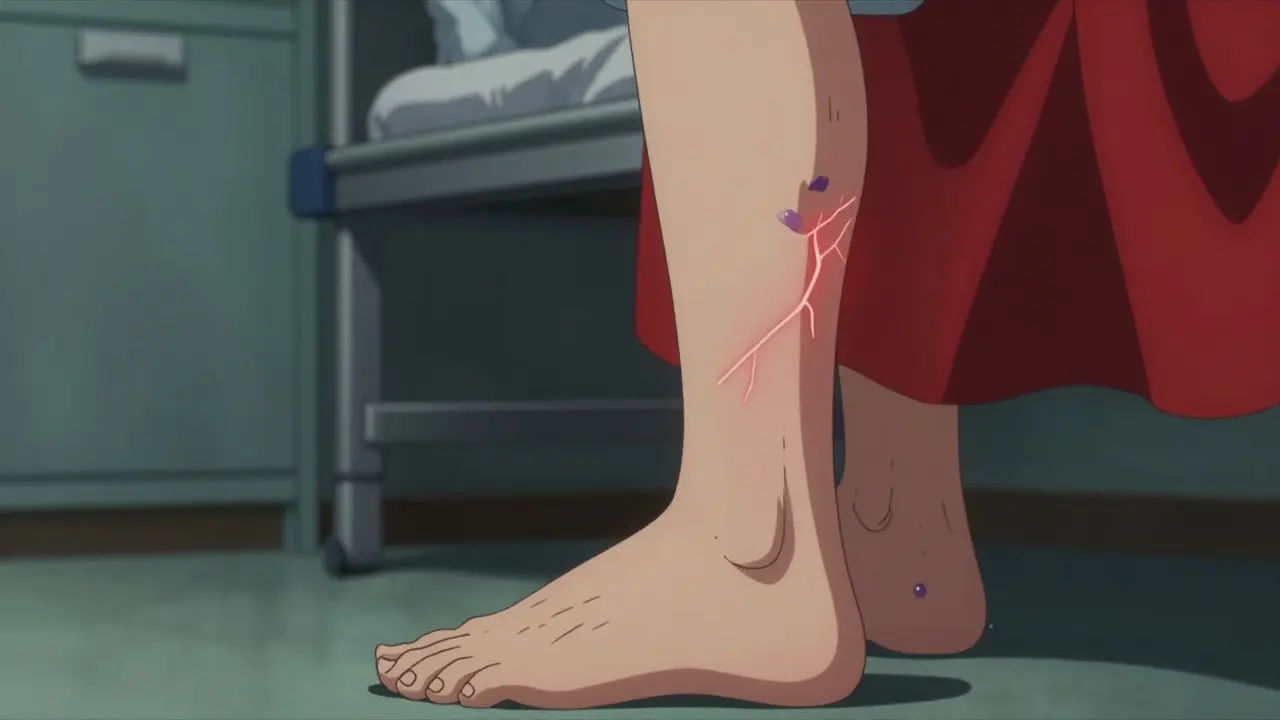
- Membres inférieurs : Une douleur, un gonflement ou une rougeur dans un mollet (signe fréquent d'une thrombose veineuse profonde dans 25 à 30 % des cas).
- Respiration : Un essoufflement soudain ou une douleur thoracique, pouvant indiquer une embolie pulmonaire (présente chez 15 à 20 % des patients).
- Peau : Des zones de nécrose, des ecchymoses ou un noircissement de la peau autour des sites d'injection d'héparine. C'est un signal d'alarme critique.
- Extrémités : Une ischémie acrale, où les doigts, les orteils ou le nez deviennent bleus ou froids.
Certains patients rapportent également des symptômes plus vagues comme de la fièvre, des frissons ou une anxiété intense, souvent liée à la sensation physique de malaise général.
Qui est le plus à risque ?
Tout patient sous héparine peut potentiellement développer une TIH, mais certains facteurs augmentent statistiquement la probabilité. Les femmes sont environ 1,5 à 2 fois plus touchées que les hommes. L'âge joue aussi un rôle : après 40 ans, le risque est 2 à 3 fois plus élevé.
Le type d'intervention chirurgicale est un indicateur majeur. Les patients ayant subi une chirurgie orthopédique (comme une prothèse de hanche ou de genou) sont les plus vulnérables, avec une incidence atteignant 7 à 10 %. En comparaison, les patients en chirurgie cardiaque se situent entre 3 et 5 %.
| Facteur de risque | Niveau de risque / Incidence | Commentaire |
|---|---|---|
| Héparine non fractionnée (HNF) | 3 - 5 % | Risque 2 à 3 fois plus élevé que le bas poids moléculaire |
| Héparine de bas poids moléculaire (HBPM) | 1 - 2 % | Plus sûre, mais peut quand même déclencher une TIH |
| Exposition < 5 jours | < 0,5 % | Risque minimal |
| Exposition 5 - 10 jours | 3 - 5 % | Risque modéré |
| Exposition > 10 jours | 5 - 10 % | Risque significatif |
Le diagnostic : le score 4Ts et les tests
Les médecins n'utilisent pas un seul test, mais une approche graduée. On commence généralement par le score 4Ts, un outil de probabilité basé sur quatre critères : la Thrombocytopénie (baisse des plaquettes), le Timing (moment de la chute), la Thrombose (présence de caillots) et l'absence d'autre cause. Un score de 6 à 8 indique une probabilité élevée.
Si le score est élevé, on passe aux analyses biologiques. Le test ELISA est très sensible (95-98 %) mais manque parfois de précision. Pour confirmer définitivement le diagnostic, on utilise le « gold standard » : l'essai de libération de sérotonine (SRA) ou le test d'activation plaquettaire induite par l'héparine, qui possède une spécificité de 99 %.
Comment traite-t-on la TIH ?
L'action doit être immédiate. Dès qu'un soupçon sérieux apparaît, on arrête tout produit contenant de l'héparine. Cela inclut même les rinçages de cathéters ou les cathéters enduits d'héparine, car même une dose infime peut entretenir la réaction immunitaire.
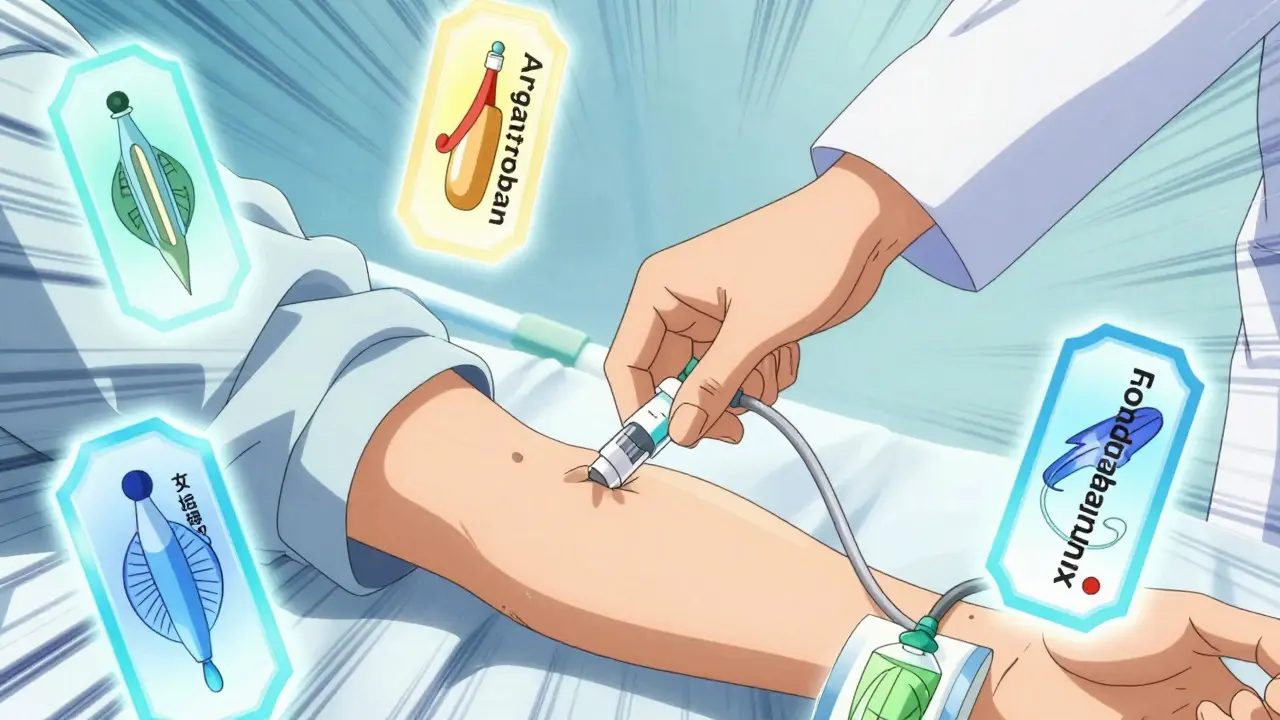
On remplace alors l'héparine par d'autres anticoagulants qui ne réagissent pas avec le PF4 :
- Argatroban : Un inhibiteur direct de la thrombine, idéal pour les patients ayant des problèmes de foie.
- Bivalirudin : Souvent privilégié dans les contextes de chirurgie cardiaque.
- Fondaparinux : Un inhibiteur du facteur Xa, recommandé comme première intention dans les cas non vitaux en raison de son efficacité élevée (92 %).
- Danaparoid : Utilisé dans certaines régions du monde.
Une erreur grave serait d'utiliser la Warfarine seule dès le début. Cela peut provoquer une nécrose cutanée sévère. On ne l'introduit qu'après la remontée des plaquettes au-dessus de 150 000/μL et après plusieurs jours d'un autre traitement anticoagulant.
L'importance du suivi et la prévention
Le monitoring est la clé. Pour tout patient sous héparine, les plaquettes devraient être vérifiées tous les 2 ou 3 jours entre le 4e et le 14e jour de traitement. Si on observe une chute de 30 % ou plus du nombre de plaquettes, le protocole 4Ts doit être lancé sans délai.
Pour ceux qui ont survécu à une TIH, la prudence est de mise pour le futur. Il est impératif d'informer tout personnel soignant de cet antécédent. Une ré-exposition à l'héparine peut déclencher une nouvelle crise beaucoup plus rapidement et sévèrement.
L'héparine de bas poids moléculaire est-elle totalement sûre ?
Non, elle n'est pas totalement sûre, bien que le risque soit plus faible (1-2 %) par rapport à l'héparine non fractionnée (3-5 %). Elle peut tout de même déclencher une réaction immunitaire menant à une TIH.
Pourquoi mes plaquettes baissent-elles alors que je risque de faire un caillot ?
C'est le paradoxe de la TIH. Les anticorps activent les plaquettes, ce qui les « consomme » (elles s'agglutinent entre elles), faisant baisser leur nombre dans le sang. Mais cet état d'activation libère aussi des substances qui stimulent la formation de caillots massifs.
Combien de temps dure le traitement après une TIH ?
Pour une TIH sans thrombose, le traitement alternatif dure généralement 1 à 3 mois. S'il y a eu thrombose (HITT), la durée s'étend à 3-6 mois, et peut être prolongée en cas de récidive.
Qu'est-ce que le score 4Ts ?
C'est un outil de diagnostic rapide utilisé par les médecins pour évaluer la probabilité d'une TIH en analysant la chute des plaquettes, le délai d'apparition, la présence de thromboses et l'exclusion d'autres causes.
Quels sont les signes d'urgence absolue ?
L'apparition de taches noires ou bleues autour des points d'injection, un essoufflement soudain ou un gonflement douloureux d'un membre sont des urgences médicales immédiates.

Loïc Trégourès
avril 14, 2026 AT 09:19C'est vraiment flippant comme réaction, on imagine même pas qu'un médicament censé aider puisse faire ça. Merci pour les infos, ça peut vraiment aider quelqu'un à réagir à temps.
flore Naman
avril 15, 2026 AT 18:00trop long!!!! j'ai meme pas lu la fin... c'est trop complqué !!!
Marine Giraud
avril 16, 2026 AT 09:26Il est impératif de souligner que la vigilance clinique doit être accrue non seulement durant la phase aiguë du traitement, mais également lors de toute réintroduction potentielle d'héparine, car la mémoire immunitaire du système peut induire une réaction quasi instantanée et dramatique. La complexité du score 4Ts permet certes d'orienter le diagnostic, toutefois, seule la confirmation biologique via un essai de libération de sérotonine peut apporter la certitude nécessaire pour modifier radicalement la stratégie thérapeutique sans mettre en péril la stabilité hémostatique du patient, tout en gardant à l'esprit que la gestion multidisciplinaire entre l'hématologue et le chirurgien est la pierre angulaire de la survie du patient atteint de HITT.
Sylvie Dubois
avril 17, 2026 AT 20:58C'est sûrement un moyen pour nous forcer à utiliser d'autres medicaments plus chers, on nous cache la vérité sur les effets secondaires des vrais produits pharmacytiques.
alain duscher
avril 19, 2026 AT 19:19L'ironie de la condition humaine est là : on cherche la sécurité dans une fiole pour finir par s'auto-détruire par un mécanisme invisible. Tout est orchestré pour nous rendre dépendants de solutions encore plus opaques.
Elise Combs
avril 20, 2026 AT 17:03C'est fascinant le paradoxe entre la chute des plaquettes et la formation de caillots. C'est un mécanisme immunologique vraiment spécifique.
Magalie Jegou
avril 21, 2026 AT 21:54L'ontologie de ce processus révèle une défaillance systémique de la reconnaissance du soi, où l'interaction PF4-héparine devient l'épicentre d'une déconstruction homéostatique. On est dans une véritable aporie thérapeutique où le remede devient le poison, une sorte de praxis medicale qui flirte avec l'absurde. C'est typiquement le genre de dysfonctionnement où la sémantique du soin s'effondre devant la réalité brute de la pathologie, créant un glissement vers une instabilité critique. Le passage du Type I au Type II n'est pas qu'une simple transition clinique, c'est une mutation ontologique du risque patient. On observe ici une synergie délétère qui transcende la simple pharmacologie pour toucher à la biologie moléculaire la plus obscure. C'est fascinant et terrifiant à la fois, surtout quand on voit comment la thrombine est activée sans aucun contrôle. On pourrait presque parler d'une trahison biologique orchestrée par des complexes IgG. Bref, c'est l'apothéose du paradoxe médical moderne. Le déni de la simplicité est ici total.
Muriel Fahrion
avril 22, 2026 AT 22:42Je trouve ça super important de partager ça, ça permet de dédramatiser tout en restant vigilant. On peut s'entraider pour mieux comprendre ces risques.
André BOULANGHIEN
avril 23, 2026 AT 20:37C'est vrai que c'est stressant. Mais comme dit plus haut, le suivi régulier des plaquettes permet de capter le problème très tôt.
lemchema yassine
avril 25, 2026 AT 16:44Attention aux signes sur la peau, c'est vrement le signal d'alerte le plus visibble pour agir vite.