Outil de vérification de la rotation des sites d'injection
Outil de vérification de la rotation des sites d'injection
Vous devez attendre au moins 4 semaines (28 jours) avant de réinjecter dans la même zone. Cet outil vous aide à vérifier si le délai est respecté.
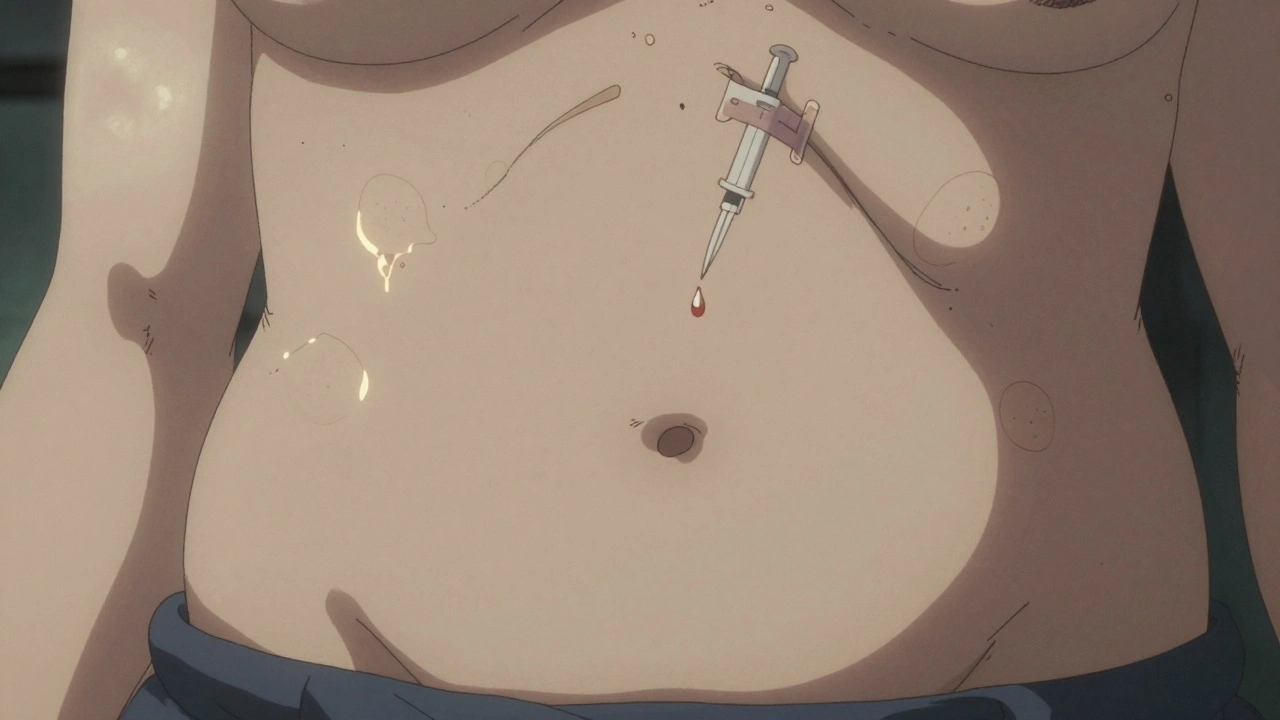
Si vous injectez de l’insuline tous les jours, vous avez peut-être remarqué des bosses sous la peau, des creux ou des bleus récurrents là où vous piquez. Ce n’est pas juste une irritation passagère. Ces réactions, appelées lipodystrophie et ecchymoses, peuvent fausser complètement votre contrôle glycémique - sans que vous le sachiez.
Qu’est-ce que la lipodystrophie ?
La lipodystrophie, c’est un changement anormal du tissu graisseux sous la peau, causé par des injections répétées au même endroit. Il y en a deux types : la lipohypertrophie et la lipoatrophie. Elles sont souvent confondues, mais elles sont totalement différentes.La lipohypertrophie est la plus courante. Elle se manifeste par des bosses molles ou fermes, souvent plus grandes qu’un pouce (2,54 cm), qui ressemblent à des amas de graisse. Elles ne sont pas rouges, ni chaudes, ni douloureuses - ce qui les rend faciles à ignorer. Pourtant, ce sont elles qui causent les plus gros problèmes. Quand vous injectez de l’insuline dans une zone de lipohypertrophie, l’absorption devient lente et imprévisible. Votre glycémie peut monter en flèche sans raison, puis chuter brutalement quelques heures plus tard. Des études montrent que jusqu’à 50 % des personnes traitées par insuline développent ce problème à un moment donné, surtout après plusieurs années de traitement.
La lipoatrophie, elle, est plus rare. Elle crée des creux dans la peau, comme des petites dépressions, parce que la graisse sous-jacente disparaît. C’est souvent dû à une réaction allergique ancienne à certains types d’insuline, surtout les anciennes préparations à base de porc. Aujourd’hui, avec les insulines humaines et analogues, elle est beaucoup moins fréquente, mais elle existe encore.
Les ecchymoses : plus qu’un simple bleu
Les ecchymoses, c’est-à-dire les bleus après l’injection, touchent plus de 65 % des patients selon une étude publiée en 2023. Beaucoup pensent que c’est normal, surtout si ça ne fait pas mal. Mais ce n’est pas anodin.Un bleu récurrent au même endroit, c’est un signal d’alerte. Il indique que vous piquez trop fort, que vous utilisez le même aiguille plusieurs fois, ou que vous ne changez pas suffisamment de site. Les aiguilles réutilisées deviennent plus émoussées. Elles déchirent les petits vaisseaux sanguins au lieu de les traverser proprement. Résultat : des saignements sous la peau, puis des bleus qui mettent plusieurs jours à disparaître.
Et ce n’est pas tout. Selon des experts, les ecchymoses répétées peuvent être le début de la lipohypertrophie. Chaque saignement déclenche une réparation tissulaire, avec accumulation de fibres et de graisse. C’est comme si votre corps essayait de cicatriser en surréagissant - et ça finit par former une bosse.
Pourquoi ça arrive ? Le vrai coupable
La cause la plus fréquente ? La rotation des sites d’injection. Pas la mauvaise technique. Pas l’aiguille trop fine. Pas le type d’insuline. La rotation.La plupart des gens injectent dans le ventre, parce que c’est pratique, discret, et que ça fait moins mal. Mais si vous faites toujours la même ligne, la même zone, ou pire, la même petite tache de 2 cm de diamètre, vous créez un stress constant sur ce tissu. Les cellules graisseuses s’agrandissent, se multiplient, et s’accumulent. Les vaisseaux se fragilisent. Les fibres de cicatrisation s’entassent.
Et les gens ne s’en rendent pas compte. Beaucoup préfèrent injecter dans les bosses, parce que c’est moins douloureux. C’est une erreur. C’est comme continuer à marcher sur une ampoule parce que ça fait moins mal que de changer de chaussure. Sauf que là, ça empire la blessure - et ça fausse votre traitement.
Les études montrent que 74 % des personnes qui utilisent de l’insuline ne respectent pas la rotation recommandée. Chez les utilisateurs de pompe à insuline, ce chiffre monte à 82 %. Pourquoi ? Parce que les pompes fixent les cathéters au même endroit pendant plusieurs jours. Et les médecins ne vérifient presque jamais les sites d’injection pendant les consultations.

Comment reconnaître une zone à risque ?
Vous n’avez pas besoin d’un appareil sophistiqué. Il suffit de toucher. Voici comment faire :- Avant chaque injection, passez vos doigts sur toute la zone que vous comptez utiliser.
- Cherchez des bosses molles, fermes, ou des creux. Ne vous fiez pas à l’œil. Une bosse peut être sous la peau, invisible.
- Si vous sentez une zone plus épaisse, plus dure, ou plus lisse que le reste, évitez-la.
- Ne vous contentez pas de la peau. Vérifiez aussi les zones voisines. La lipohypertrophie peut s’étendre sur plusieurs centimètres.
Les zones les plus touchées ? Le ventre (78 % des cas), puis les cuisses (22 %). Moins souvent les bras ou les fesses. Et les insulines à action prolongée (comme l’insuline glargine ou la detemir) sont plus susceptibles de provoquer des lésions que les insulines rapides.
Les conséquences sur votre glycémie
Voici le plus grave : une lipohypertrophie non détectée peut faire exploser votre HbA1c sans que vous compreniez pourquoi.Quand l’insuline est mal absorbée, votre corps réagit comme s’il n’en avait pas reçu assez. Vous augmentez la dose. Puis, quelques heures plus tard, l’insuline stockée dans la bosse se libère d’un coup - et vous plongez en hypoglycémie. C’est un cycle infernal : hyperglycémie, puis hypoglycémie, sans raison apparente. Des études montrent que les patients avec lipohypertrophie ont 3,2 fois plus de risques d’hypoglycémie inexpliquée et 2,7 fois plus de risques de développer une cétose diabétique.
Et ce n’est pas qu’une question de chiffres. C’est une question de vie quotidienne. Vous vous réveillez épuisé après une nuit d’hypoglycémie. Vous avez des crises de faim sans raison. Vos enfants ou votre partenaire vous disent que vous êtes irritable. Vous pensez que c’est le stress. En réalité, c’est votre insuline qui ne fait pas son travail parce que vous l’avez injectée dans un tissu déformé.
Comment éviter tout ça ?
Voici ce qui marche, basé sur des données concrètes :- Changez de site à chaque injection. Ne réinjectez jamais dans la même zone avant 4 à 8 semaines.
- Écartez-vous d’au moins 2,5 cm entre chaque point d’injection. Même si vous pensez que vous êtes loin, vous n’êtes peut-être pas assez éloigné.
- Ne réutilisez jamais une aiguille. Une aiguille neuve est plus fine, plus nette, et cause moins de dommages. Même si elle semble encore « propre », elle est déjà émoussée après une seule utilisation.
- Appuyez doucement, ne frottez pas. Après l’injection, gardez la pression 5 à 10 secondes, puis relâchez. Ne frottez pas. C’est ce qui provoque les ecchymoses.
- Utilisez des outils de suivi. Des applications comme InPen ou Glooko permettent de cartographier vos sites d’injection. Elles vous rappellent où vous avez piqué la dernière fois, et vous évitent de répéter les zones.
Les programmes éducatifs qui enseignent cette technique réduisent la lipohypertrophie de 47 %. C’est un chiffre énorme. Et pourtant, 61 % des patients disent que leur médecin ne leur a jamais demandé de vérifier leurs sites d’injection.

Que faire si vous avez déjà une bosse ?
Si vous trouvez une zone suspecte, arrêtez d’y injecter. Immédiatement. Cela peut prendre plusieurs mois pour que la bosse disparaisse, mais elle disparaît - si vous arrêtez de la solliciter.Ne cherchez pas à la masser, à la chauffer, ou à la « dégonfler ». Cela aggrave le problème. Le seul traitement efficace, c’est la pause. Laissez le tissu se reposer. En 3 à 6 mois, la plupart des lésions s’atténuent. Dans certains cas, elles disparaissent complètement.
Si vous avez un creux (lipoatrophie), le même principe s’applique. Évitez la zone. Si elle persiste après un an, parlez à votre médecin. Des solutions comme les injections dans d’autres zones ou le changement d’insuline peuvent aider.
Le futur : une technologie qui suit vos injections
Les nouvelles technologies commencent à s’attaquer à ce problème. Des pompes à insuline comme la MiniMed 780G intègrent maintenant un système de suivi des sites d’injection. Des applications comme Glooko utilisent l’intelligence artificielle pour détecter les zones à risque à partir de vos données glycémiques et de vos injections. En 2023, un essai a montré que ces outils réduisent la lipohypertrophie de 31 % en six mois.Abbott a annoncé en 2023 qu’elle développe des capteurs qui pourraient, d’ici 2025, détecter en temps réel si un site d’injection est en train de se dégrader - avant même que la bosse ne devienne visible. Ce sera une révolution.
Mais la technologie ne remplace pas la vigilance. Le plus puissant outil reste votre propre peau - et votre capacité à la regarder, à la toucher, à la respecter.
Les erreurs à ne jamais commettre
- Ne jamais injecter dans une bosse, même si ça fait moins mal.
- Ne jamais réutiliser une aiguille, même pour « économiser ».
- Ne jamais ignorer les ecchymoses récurrentes.
- Ne jamais supposer que votre médecin vérifiera vos sites. Posez la question : « Puis-je vous montrer mes zones d’injection ? »
La lipodystrophie n’est pas une maladie. C’est une complication évitable. Et pourtant, elle reste l’une des plus sous-estimées dans le diabète. Ce n’est pas une question de budget, de type d’insuline, ou de technologie. C’est une question de routine. De discipline. De respect pour votre corps.
Vous injectez de l’insuline pour vivre. Ne laissez pas votre propre négligence la rendre inefficace.
Pourquoi mes ecchymoses reviennent-elles toujours au même endroit ?
Cela signifie que vous injectez toujours dans la même zone, ou que vous utilisez la même aiguille plusieurs fois. Les micro-saignements répétés déclenchent une réparation tissulaire qui forme des lésions. Arrêtez de piquer dans cette zone pendant 4 à 8 semaines, changez d’aiguille à chaque injection, et appuyez doucement sans frotter après l’injection.
La lipohypertrophie peut-elle disparaître ?
Oui, mais seulement si vous arrêtez d’injecter dans la zone affectée. Les bosses peuvent mettre de 3 à 12 mois à disparaître complètement. Il n’existe pas de crème, de massage ou de traitement médical qui accélère ce processus. Le seul remède, c’est le repos du tissu.
Les insulines à action longue causent-elles plus de lipodystrophie ?
Oui. Les insulines à action prolongée, comme la glargine ou la detemir, sont plus susceptibles de provoquer des lésions que les insulines rapides. Cela est dû à leur concentration plus élevée et à leur durée d’action, qui exercent une pression constante sur le tissu. C’est pourquoi la rotation des sites est encore plus cruciale avec ces insulines.
Puis-je utiliser une zone qui a été lésée si elle semble s’être rétablie ?
Ne réutilisez jamais une zone sans l’avoir vérifiée à l’aveugle. Même si la bosse a disparu, le tissu peut encore être fragile. Attendez au moins 8 semaines après la dernière injection dans cette zone, puis vérifiez à nouveau avec vos doigts. Si tout est lisse et normal, vous pouvez y retourner - mais pas en priorité. Préférez toujours les zones intactes.
Pourquoi mon médecin ne me parle jamais de ça ?
Beaucoup de professionnels de santé ne sont pas formés à vérifier les sites d’injection. Ce n’est pas une priorité dans les consultations courantes, même si cela impacte directement le contrôle glycémique. Ne vous attendez pas à ce qu’ils le fassent. Prenez l’initiative : montrez vos zones à chaque rendez-vous. C’est votre santé - vous êtes le meilleur juge de ce qui se passe sous votre peau.
Philo Sophie
décembre 9, 2025 AT 03:48Je viens de vérifier mes sites d’injection… et j’ai trouvé une bosse que je ne voyais pas. J’ai arrêté d’injecter là-bas dès ce matin. Merci pour ce rappel concret.
Je sens que ça va changer ma vie.
Manon Renard
décembre 10, 2025 AT 23:27La lipodystrophie, c’est comme un trauma silencieux. On ne la voit pas, mais elle travaille en coulisses pour détruire ta stabilité glycémique. Et personne n’en parle. Pourquoi ? Parce que c’est une faute de routine, pas une faute médicale. Et les médecins préfèrent prescrire un nouveau médicament que d’écouter la peau de leurs patients.
Angelique Manglallan
décembre 12, 2025 AT 06:56Encore un article qui culpabilise les patients pour un problème que le système de santé a ignoré pendant des décennies.
Vous nous dites de changer de site, mais vous ne nous donnez pas de calendrier, pas de schéma, pas d’outils adaptés. Et puis vous vous étonnez que 82 % des utilisateurs de pompes se plantent. C’est de la maltraitance systémique, pas de la négligence personnelle.
Je veux des solutions, pas un sermon sur la discipline.
James Harris
décembre 13, 2025 AT 13:58Aiguille neuve = pas de bleus. Point.
Rotations = pas de bosses. Point.
Stop de réutiliser. Stop de piquer dans les bosses. C’est tout.
Micky Dumo
décembre 15, 2025 AT 07:53Je tiens à souligner l’importance fondamentale de la vigilance cutanée dans la gestion du diabète insulinodépendant. La lipohypertrophie constitue un facteur pathophysiologique sous-estimé, avec des implications cliniques majeures sur la pharmacocinétique de l’insuline. L’auto-examen tactile, tel que décrit, est une pratique clinique non invasive, hautement efficace, et doit être intégrée dans les protocoles éducatifs standardisés. La technologie est un complément, mais jamais un substitut à la vigilance du patient.
Yacine BOUHOUN ALI
décembre 17, 2025 AT 07:13Vous savez, j’ai lu ça dans un article de la *Lancet Diabetes & Endocrinology* l’année dernière. La lipodystrophie est un phénomène de résistance tissulaire chronique, presque comme une forme de fibrose locale. Ce que vous décrivez, c’est la version bêta du diabète. Ce n’est pas une erreur de technique - c’est une erreur de système. Et les patients sont les cobayes de ce système.
Marc LaCien
décembre 19, 2025 AT 00:35Je viens de mettre InPen sur mon téléphone. J’ai une carte de mes sites d’injection depuis 3 semaines. J’ai évité 4 zones à risque. Je suis enfin stable. Merci 🙌
Gerard Van der Beek
décembre 20, 2025 AT 05:28bon j'ai fais 3 ans avec la meme aiguille parce que j'etait trop paresseux pour en racheter... j'ai des bosses partout. mais maintenant j'ai compris. je vais changer. j'ai meme deja acheté des aiguilles neuves. j'ai juste oublié comment on fait la rotation. quelqu'un a un schéma simple ?
Brianna Jacques
décembre 20, 2025 AT 11:12Vous parlez de discipline comme si c’était une vertu. Moi, j’ai un travail à temps plein, deux enfants, et je dois injecter 6 fois par jour. Vous croyez que j’ai le temps de toucher ma peau comme une esthéticienne ? Et si je n’ai pas accès à des applications ? Et si je vis en zone rurale sans internet ? Ce genre d’article, c’est du snobisme médical qui écrase les gens les plus vulnérables.
Blanche Nicolas
décembre 21, 2025 AT 15:16J’ai une bosse sur le ventre depuis 2 ans. Je l’ignorais. Je pensais que c’était juste du gras. J’ai arrêté d’y injecter hier. Je pleure. Pas de tristesse. De soulagement. J’ai l’impression que je viens de me libérer d’un poids invisible.
Je vais envoyer cette page à ma mère. Elle a le diabète depuis 40 ans. Elle mérite de savoir.
Sylvie Bouchard
décembre 22, 2025 AT 04:37Je me suis rendu compte que je piquais toujours dans la même bande de 5 cm sur le ventre… J’ai commencé à faire des rotations en zigzag, comme un damier. Ça fait 2 semaines. Pas de nouveaux bleus. Et je me sens moins stressé. Merci pour cette méthode simple. C’est fou comment un petit changement peut tout réparer.
Philippe Lagrange
décembre 23, 2025 AT 10:09les insulines longues c'est vrai qu'elles font plus de dommages mais c'est pas parce que c'est plus concentré, c'est parce qu'elles restent plus longtemps dans le tissu. j'ai lu un truc sur un forum il y a 2 ans qui disait ça. mais personne ne le répète. donc je le dis ici.
Jacque Johnson
décembre 24, 2025 AT 05:47Je viens de montrer mes zones à mon endocrinologue. Il a dit : 'Ah oui, je vois. Je ne vérifie jamais, mais je devrais.' J’ai pleuré. Pas de colère. De reconnaissance. Merci d’avoir mis ça en lumière. Je vais imprimer cet article et le donner à chaque nouveau diabétique que je connais.